
Al-Husinat, L., Azzam, S., Al Sharie, S. et al. A narrative review on the future of ARDS: evolving definitions, pathophysiology, and tailored management. Crit Care 29, 88 (2025).より
上図はこれまでのARDSの定義の変遷が良くまとまっています。
ARDSの概念の誕生
- 1967年Ashbaughらが何らかの誘因(誤嚥、敗血症、外傷、脂肪塞栓など)の障害を契機として両肺の浸潤影、酸素化、肺コンプライアンスの低下をきたした12例を紹介し、PEEPあるいはステロイドに治療反応性がある可能性が示唆された。「侵襲によって惹起される肺胞界面物質を介した反応」という概念が出来上がった
- 1971年Ashbaugh, Pettyらが肺損傷による体液の滲出、サーファクタント活性の低下により肺コンプライアンスをきたす病態を「ARDS」と名付けた。
- 1988年生理学的呼吸障害の重症度を定量化したより明確な臨床定義(the lung injury score, murray score)が提示された→現在はARDSのECMO適応判断に用いられることもある(CESAR trial)
ARDSの定義の変遷
AECC定義
- 1994年ARDSに関して米国と欧州の合同定義(American-European Consensus Conference:AECC)定義が作成された。
| ALI | ARDS | |
|---|---|---|
| 発症 | 急性 | 急性 |
| 酸素化 | p/f比 201〜300 | p/f比<200 |
| 胸部X線 | 両側浸潤影 | 両側浸潤影 |
| 肺動脈楔入圧 | PAWP<18mmHg, または左房圧上昇の所見なし | PAWP <18mmHgまたは左房圧上昇の所見なし |
AECC定義に対する批判
- 急性発症の定義とは?
- P/F比による分類はPEEPの値によって変化する
- ALIとは?よく分からない、、
- 重症度による治療選択が必要なのではないか?
- 両側浸潤影の表現が抽象的過ぎる
- 心原性肺水腫と非心原性肺水腫は明確な区別が困難
- 肺動脈楔入圧測定の普及不足、実際のARDSでは肺動脈楔入圧が上昇することが多い
2012年ベルリン定義
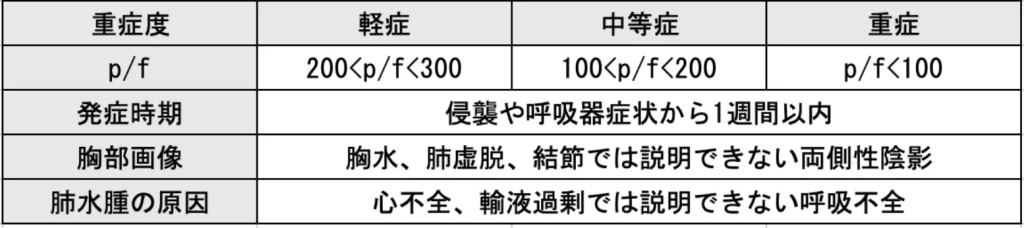
ベルリン定義における議論
- 診断する際に患者が少なくとも5cmH2OのPEEPを受けていることが条件
- HFNCの出現によって上記PEEPの議論をさらに拡大する要因となった
- SpO2/FiO2比を使用することの是非→医療資源が限定されている地域においてARDSをどのようにして定義するか。
- 胸部X線の信頼性と利用可能性について
修正Kigali定義の発案「PEEPは診断に必要か」
- ベルリン定義では「診断する際に少なくとも5cmH2O以上のPEEPが用いられていること」がARDSを診断する前提となっている
→呼吸不全に対して挿管管理を行うことができる高・中所得国においてARDSは診断されやすいが、低所得国におけるARDSの疫学は十分に報告されていない
- 修正Kigali定義:PEEPなし、SpO2/FiO2≦315、超音波・X線での両側性陰影を用いてルワンダでの発生率・転帰を評価
- 下図の緑がルワンダ

- 結果1046例中42例(4.0%)でARDSの基準を満たした
- 年齢中央値37歳(若い!)、院内死亡率50%
- 上記報告を代表としてPEEPを用いることができない地域・患者におけるARDSの影響が過小評価されている可能性が示唆された
- 修正Kigali定義は正式なARDS定義として用いられることは無かったが、「PEEP下のみでしかARDSを診断できないベルリン定義の問題点」が浮き彫りとなった
2023年 Global定義
全患者におけるARDS定義

特定の状況下におけるARDS定義

- SpO2が高すぎると信頼性が薄れるためいずれもSpO2≦97%での評価を行う
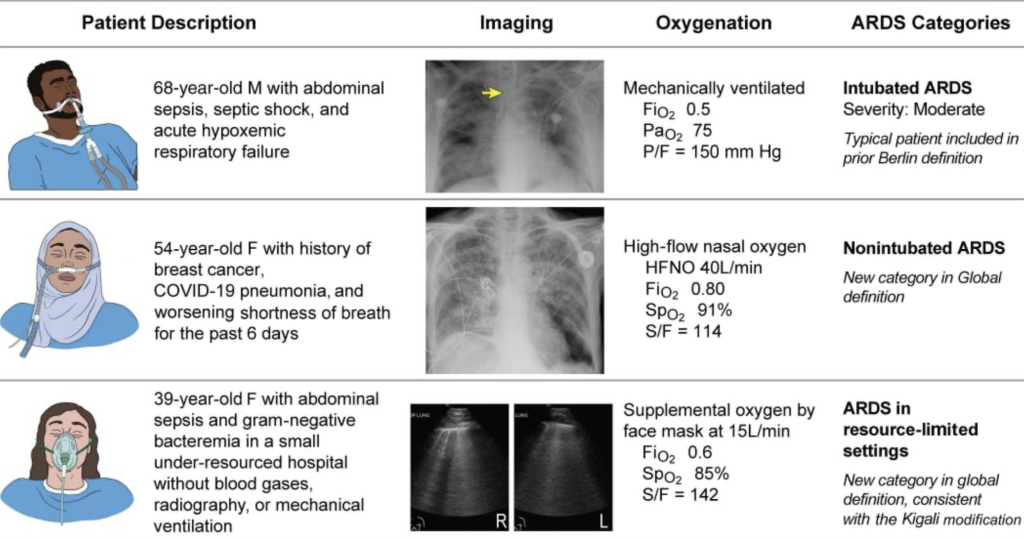
上:68歳男性、腹腔内感染症による敗血症性ショックとARDS、挿管下でp/f 150→中等症ARDS
中:54歳女性、COVID感染症に伴うARDS、流量30L以上のHFNC下でs/f 114→非挿管患者ARDS下:39歳女性、腹腔内感染症による敗血症性ショックとARDS、医療資源が限られており血液ガスやX線・人工呼吸器がない、face mask 15L下でs/f 142→医療資源制限下ARDS
今後の展望と問題点
- ARDSにおける炎症や免疫応答の直接的な測定は困難であるため、ARDSの概念と臨床定義の間におけるギャップが存在する
- 死亡率予測の妥当性以外の評価基準も考慮する必要性がある
- より個別化された治療法開発のため、急性非心原性呼吸不全の前向き研究が必要
- 今後はARDSをより細分化(サブフェノタイプに基づいた分類)することにより治療選択も画一的なものではなくなることが想定され、さらなる細分化の定義が行われるようになりそう
参考文献
Ashbaugh DG, Bigelow DB, Petty TL, Levine BE. Lancet. 1967 Aug 12;2(7511):319-23. doi: 10.1016/s0140-6736(67)90168-7. PMID: 4143721.
Petty TL, Ashbaugh DG. Chest. 1971 Sep;60(3):233-9. doi: 10.1378/chest.60.3.233. PMID: 4937358.
Murray JF, Matthay MA, Luce JM, Flick MR. Am Rev Respir Dis. 1988 Sep;138(3):720-3. doi: 10.1164/ajrccm/138.3.720. Erratum in: Am Rev Respir Dis 1989 Apr;139(4):1065. PMID: 3202424.
Bernard GR, Artigas A, Brigham KL, Carlet J, Falke K, Hudson L, Lamy M, LeGall JR, Morris A, Spragg R. J Crit Care. 1994 Mar;9(1):72-81. doi: 10.1016/0883-9441(94)90033-7. PMID: 8199655.
ARDS Definition Task Force; Ranieri VM, Rubenfeld GD, Thompson BT, Ferguson ND, Caldwell E, Fan E, Camporota L, Slutsky AS. JAMA. 2012 Jun 20;307:2526-33.
Riviello ED et al. Am J Respir Crit Care Med. 2016 Jan 1;193(1):52-9. doi: 10.1164/rccm.201503-0584OC. PMID: 26352116.
Matthay M et al. Am J Respir Crit Care Med. 2024 Jan 1;209(1):37-47. doi: 10.1164/rccm.202303-0558WS. PMID: 37487152; PMCID: PMC10870872.
Grasselli G et al. Intensive Care Med. 2023 Jul;49(7):727-759. doi: 10.1007/s00134-023-07050-7. Epub 2023 Jun 16. PMID: 37326646; PMCID: PMC10354163.
Al-Husinat, L., Azzam, S., Al Sharie, S. et al. A narrative review on the future of ARDS: evolving definitions, pathophysiology, and tailored management. Crit Care 29, 88 (2025).

コメント